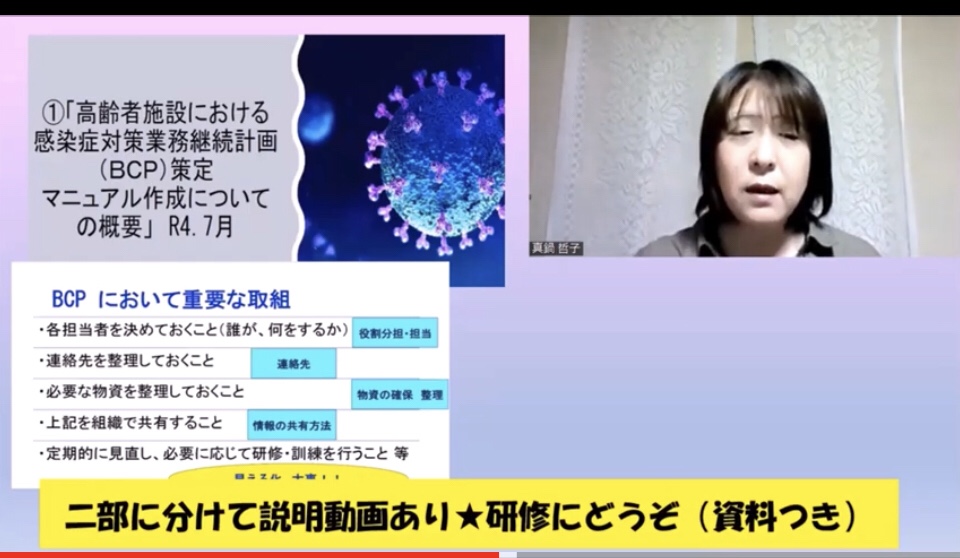
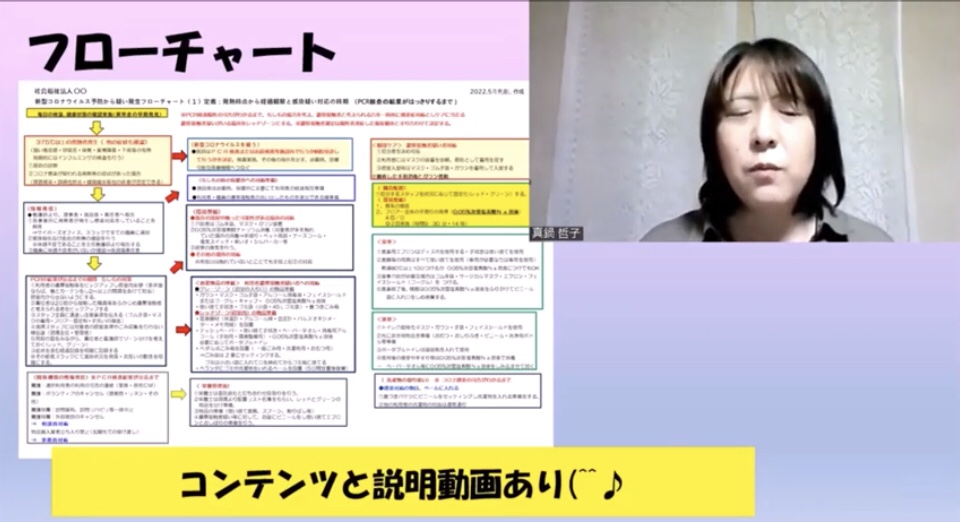
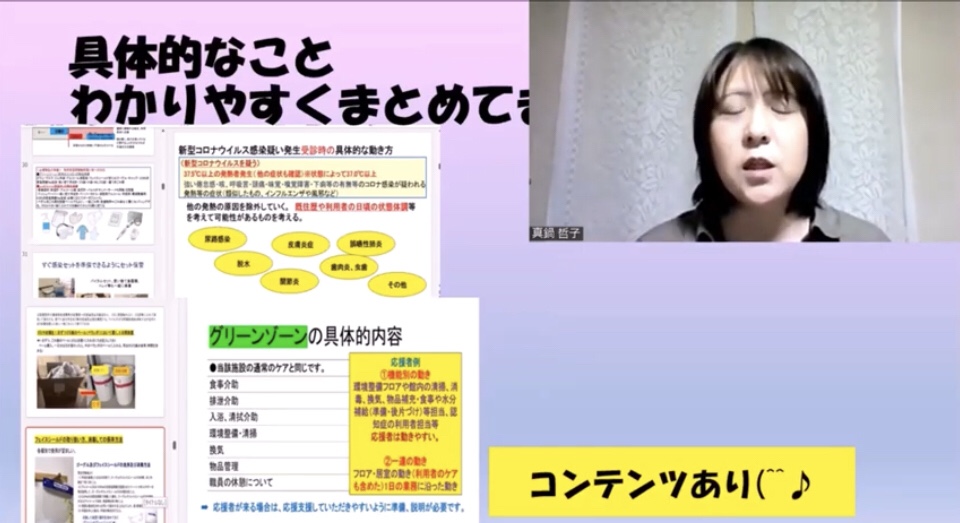
全国高齢者施設看護師会で、安部満さんとコンビを組み代表の一ノ瀬孝さんに相談し、コロナに関するトーク開催しました!
参加者は特養、老健、有料老人ホーム、デイサービス、保健所でのサポートナースその他様々。
参加者がきちんと意見できるように安部ナースが配慮、ありがたかったです。
コロナクラスターになっている施設のナースの参加が多く、壮絶な状況で戦っており、本当に皆さん頑張っていました。
基本、そこの自治体や保健所、施設の規模ややり方によって相違があると感じました。
質問として
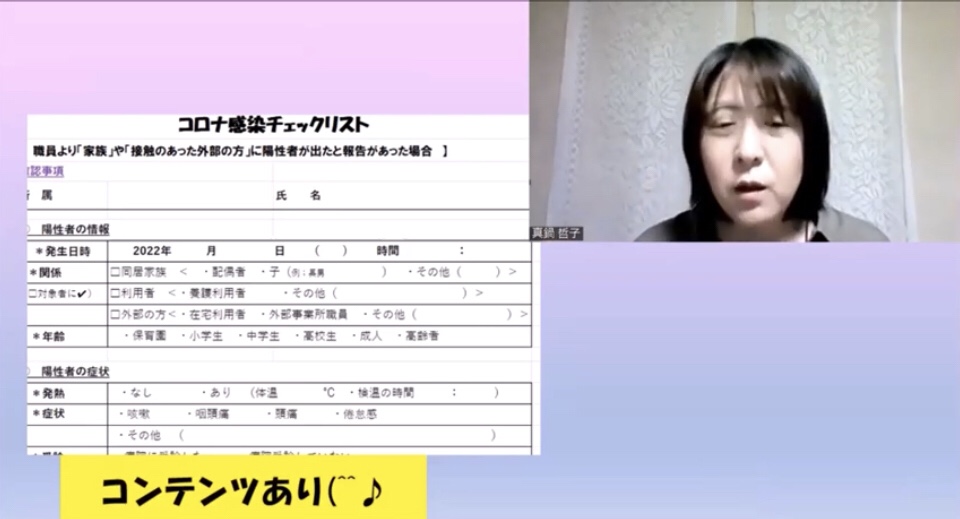
*陽性者の自宅療養期間が10日間から7日間へ短くなった場合、復帰後どのように皆さんのところはされるか?陰性証明の件は?
…それぞれの職員陽性者が復帰された事例を話されました。10日間すぎて保健所の指示の上出勤。マスクやフェイスシールドまたはゴーグルをつけて仕事されているところ等々。
私的には高齢者で基礎疾患を持たれている方がいる現場。10日目が7日目になっても感染するリスクはある。そこを基準に考えることは大切。きちんとうつさない対策をしての勤務。直接介助しないような仕事で出勤。それを踏まえてどのように出勤して働くか?
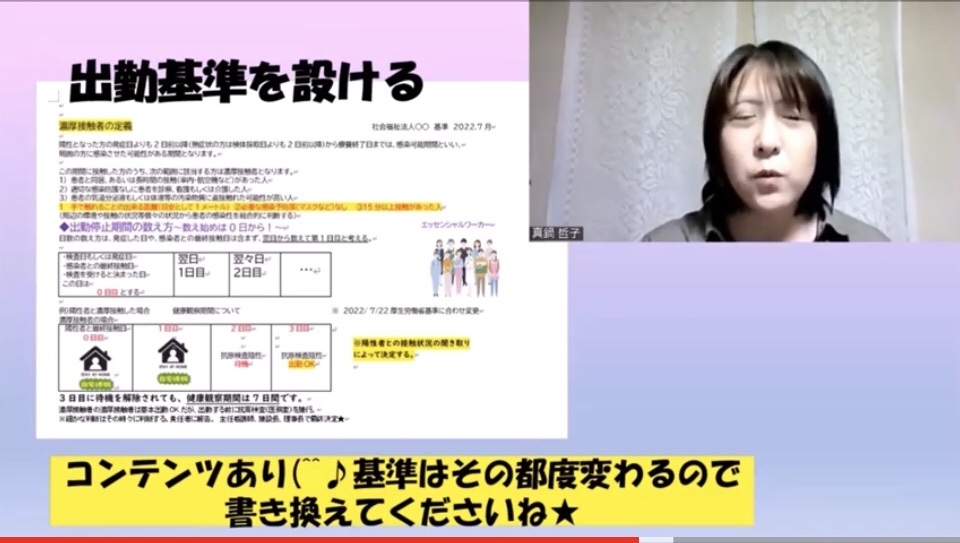
*自治体よりゾーニング指導をうけたが皆さんのところは?
自治体により指導の仕方が違っていたり、してないところもあった。ゾーニングの仕方はそれぞれの施設のやり方でも相違がある(施設の作りや人員配置、勤務体制…)
*かかりつけ医はコロナ対応についてしてくれたか?
コロナ対応親身にしてくれたところは、来てくれラゲブリオ等の投与。対応してくれなかった医師のところは本当に困った。保健所に相談して他の医師に来てもらった。看護師の立場として負担半端ない。
*救急搬送した事例について、または救急搬送出来なかった場合の事例
救急搬送したところは参加者の中でも多かったが、施設でみたところもある。救急搬送先がなく亡くなった事例もある。
*スタッフ陽性者が利用者陽性者の介護はOK?
自治体によっては人員不足のため、施設判断で任されやったところもある。
*コロナ罹患後のフレイル問題。日頃の健康管理、発熱の基準と対応
これは本当に重要。コロナ後食事が食べられないのが続いて痩せている、起きれなくなったなど。発熱だけでなく日頃からの健康管理の中からの気づきは大切。発熱とspo2低下や上気道症状が同時にあれば即隔離。無症状の方がいたら難しい現状。症状あっても抗原検査でマイナス続きもあった。
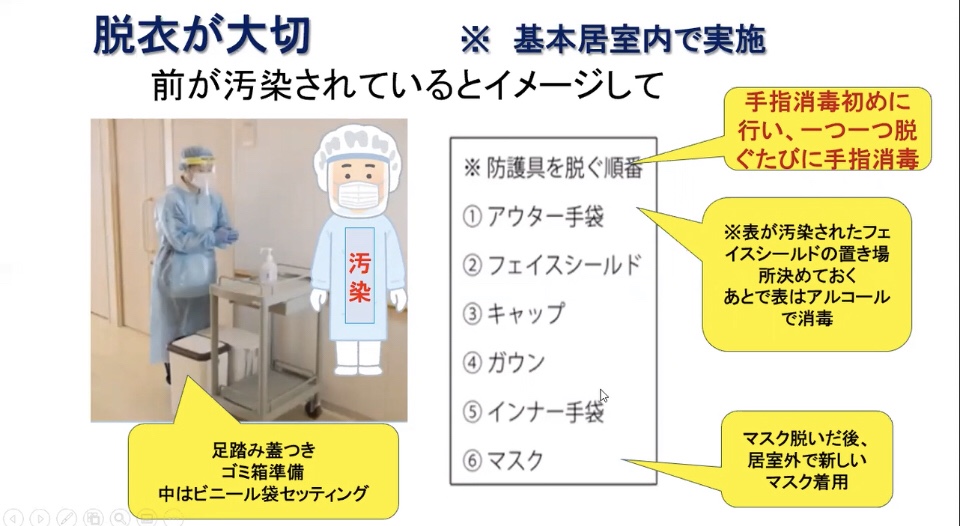
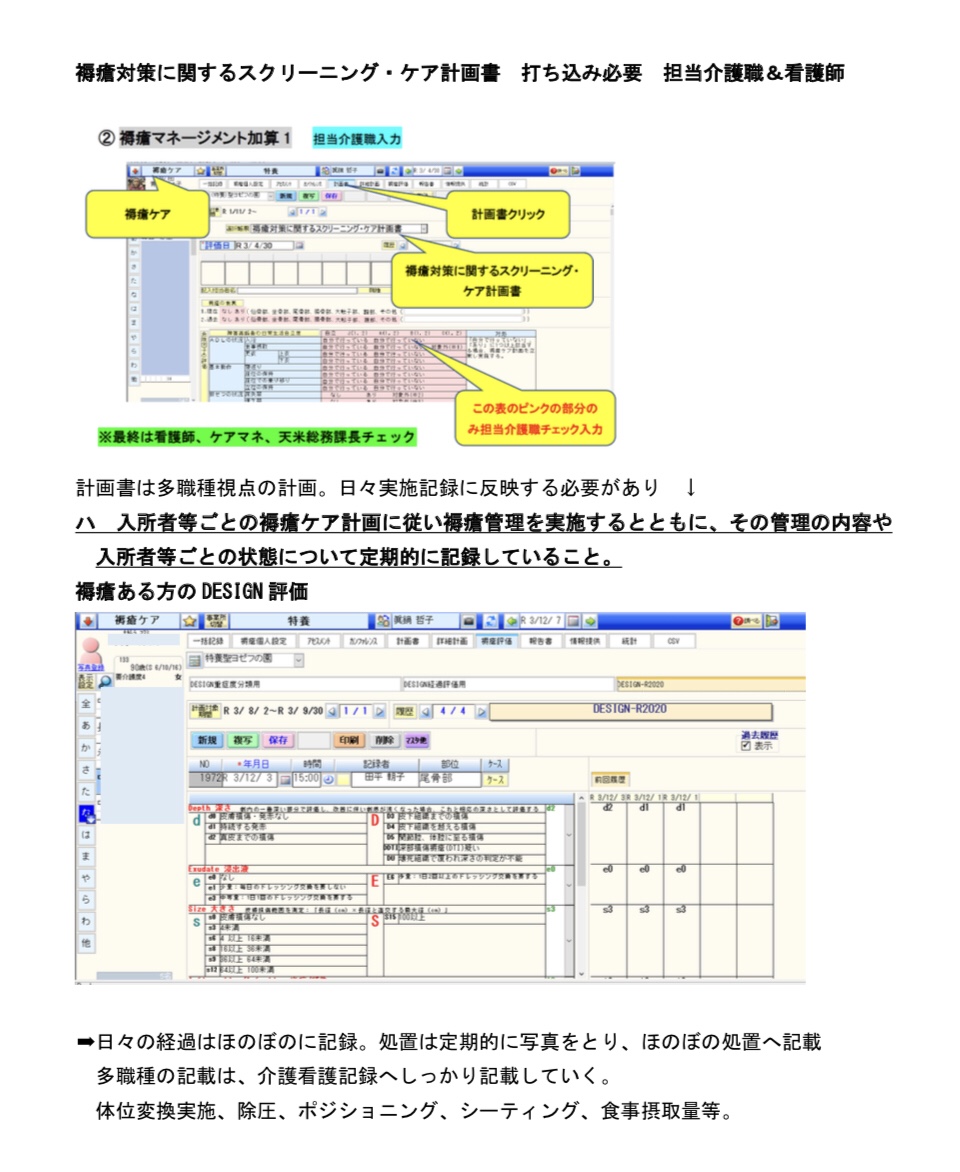
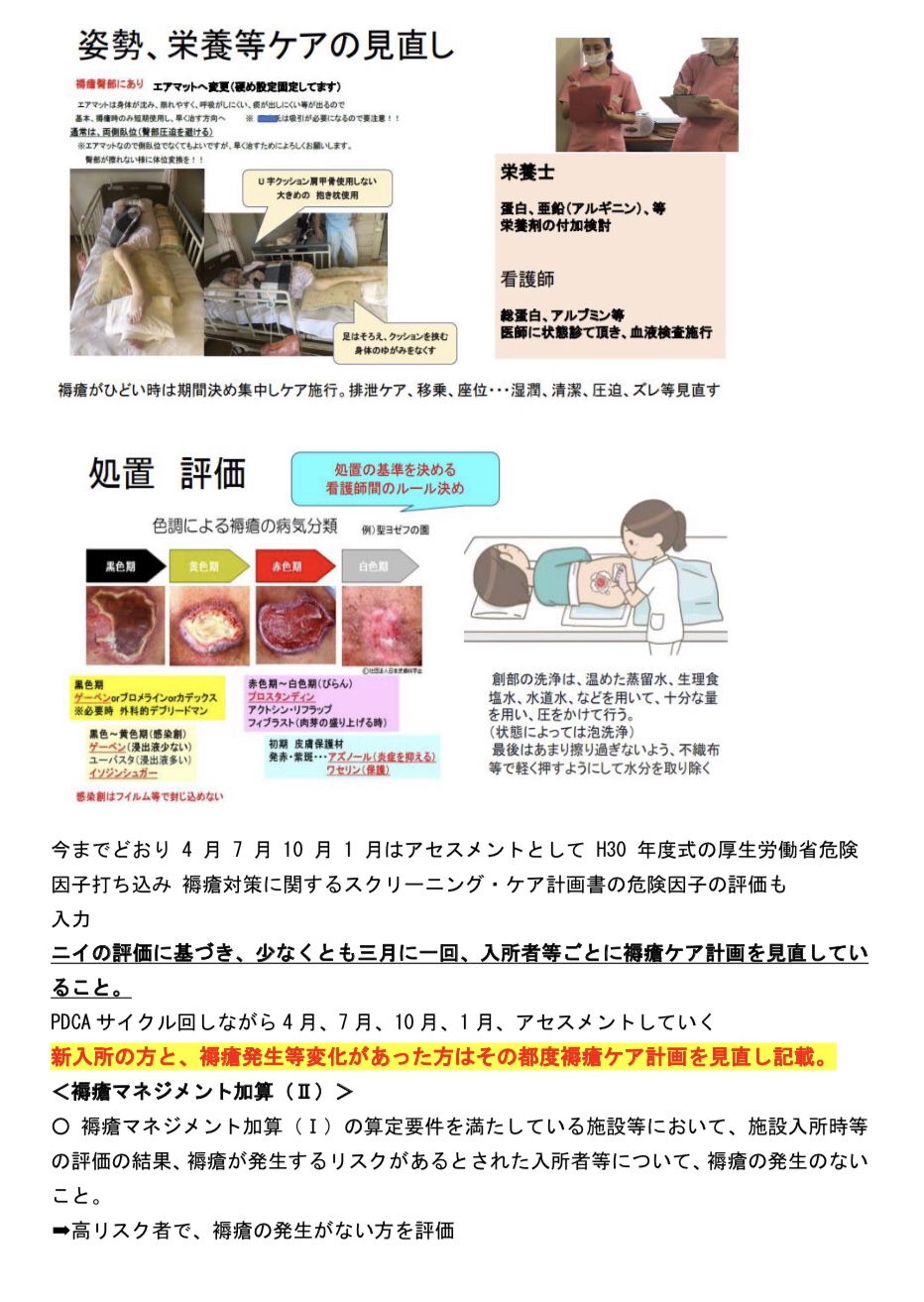
*PPEの指導についてはどうやってる?その場でレッドの方に指導。全員に指導するのは課題。動画、マニュアル、写真で提示。

本当に、全国自治体により対応の相違があるし、施設形態、施設の作りによっても対応方法が変わる。
私自身は、いろんな国の基準やわからない方が決めた基準(例えば社会的に機能しないといけないので緩和している部分もありつつ)はあるも、どうやったら感染しないか?うつるのかの基本に立ち返ることの大切さを感じています。
そこそこの基準は自治体、保健所、施設法人で決められるが、感染症の基本根拠は捉えておきたいですよね。そこがわかっていたらゾーニングの仕方は様々でよいと思っています。
陰性証明は基本ノーとされていること。 それで医療機関パンクしている。PCRは陽性者が10日過ぎても全くひっかからないとは言えない。(感染力なくても)
PCR検査や抗原検査は安心材料としてあるが完璧ではないこと。
うちの施設もやっていますが、熱が出ても抗原ひっかからず、三日目で反応でた事例も多く、それまで症状があれば隔離は必須。
基本とどう折り合いをつけて、自施設の対応を決めるか?
最後の皆さんの感想は基準やマニュアルの作成は急務と感じていること。
介護現場では人員不足になるなか、私たち介護現場においてまだまだ気が緩められない現実。でも前向きなナースさんたちに心が救われました。ありがとうございます❤️
実際、医師が常駐していない中協力医(配置医)がコロナが発生したら診てくれないところもある。そして救急搬送出来なくって施設で命を看取った事例も。
医療機関から医師から見放された利用者、そして命を守るために必死だった看護師施設側…
たくさんいます。
看護師って偉大だけど、ちっぽけだな無力だなと思う瞬間が多々あります。
悔しいです。本当に。
高齢者施設側のナースの発言は中々外に出ないし、でも皆さんの葛藤や気持ち、そして前向きに動こうとされている姿、利用者や施設を守ろうとしているナース。現状を世の中にオープンにしなければ施設の医療問題は解決できない。このまま泣き寝入りするのは嫌だなと正直思いました。
また、色々とやっていこうと思います。
感想ではマニュアル整備をしたいと言われている方が多かったです。
参考に クリック
https://ochimizuyousuke.stores.jp/items/62e8ba895ff4230616d78f72