Aさんが息を引き取りました。
12年私どもの施設(養護.特養)に入所していました。入所してから日常、そして最後まで嫌なことは嫌だと自分で意思表示できる方でした。
養護の周りの利用者様もスタッフも共に生活の上で理解していたこともあり、本当の馴染みの中でそれこそACPに基づいた最後になったのではと思います。
1月中旬、朝ぐったりとして右側に傾いて力がないご利用者様のAさん。
まさか?脳血管障害か?と嘱託医に相談し基幹病院に救急搬送。
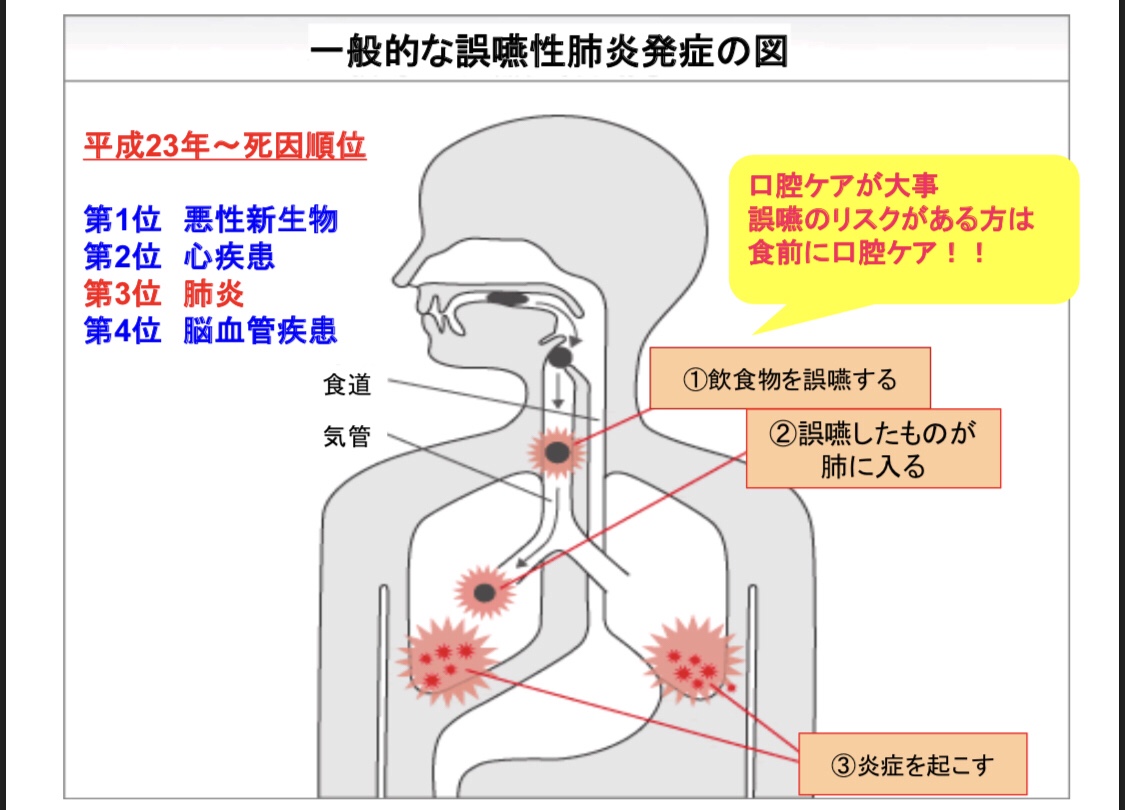
結果、誤嚥性肺炎。いつもご自分でお食事されていた利用者様。考えてもなかった病名。
本人が動かれるため、脳の精密検査が出来ず、入院中治療しながら、今後を模索。
肺炎が治っても、食事が食べれられない。
ST(言語聴覚士)が介入しても嚥下の反応がない。
経管栄養(管を入れる)にするか?
生活相談員が入院している病院から連絡もがあり、でもまだ施設に帰ったら食べられるかもしれない。この方の背景を考えながらの相談あり。
ご家族と疎遠の方で施設に託されている命。
病院にケアマネと相談員と一緒に行き話し合い。
肺炎は治ったものの、点滴を3本行き痰の量も多い。吸引を嫌がり鼻出血。
連携室のナースに施設に連れて帰るため、点滴の量を減らしてほしい旨を話す。わかりました医師に伝えますとの返事。
施設は、夜間介護職員しかいない。喀痰吸引できる介護スタッフも少ない。
そして、施設に帰って食べられるようにするためには、身体の水分をとらないと食事も喉に通らない。
退院する一週間で点滴の量を減らし(できれば中止)、施設の馴染みの場所で食べる準備をするための病院へのお願い。
食べられないかもしれないけど少しでも食べ、痰を取り苦しまない援助へ、欲を言うと普通の生活へ。
入院中の看護師からは、食べると危険ですから難しいですといわれました😅
退院時、点滴は3本から2本に減量していたが、痰の量が思ったより多い。
この痩せた身体にこれだけ水分がまだ溜まっているのかとと思うくらい。
夜間は、夜勤しているスタッフの間に資格を持っている介護職員がいた時はしていただき、いない場合はオンコールで看護師を呼ぶこと。
口腔ケアの徹底と摂食・嚥下の評価のため、あすか歯科の濱口医師に確認。
「口腔内偽膜性カンジダ症ですね。口の中痛いと思いますよ。薬で治療していきましょう。同時に、食事の提供を」
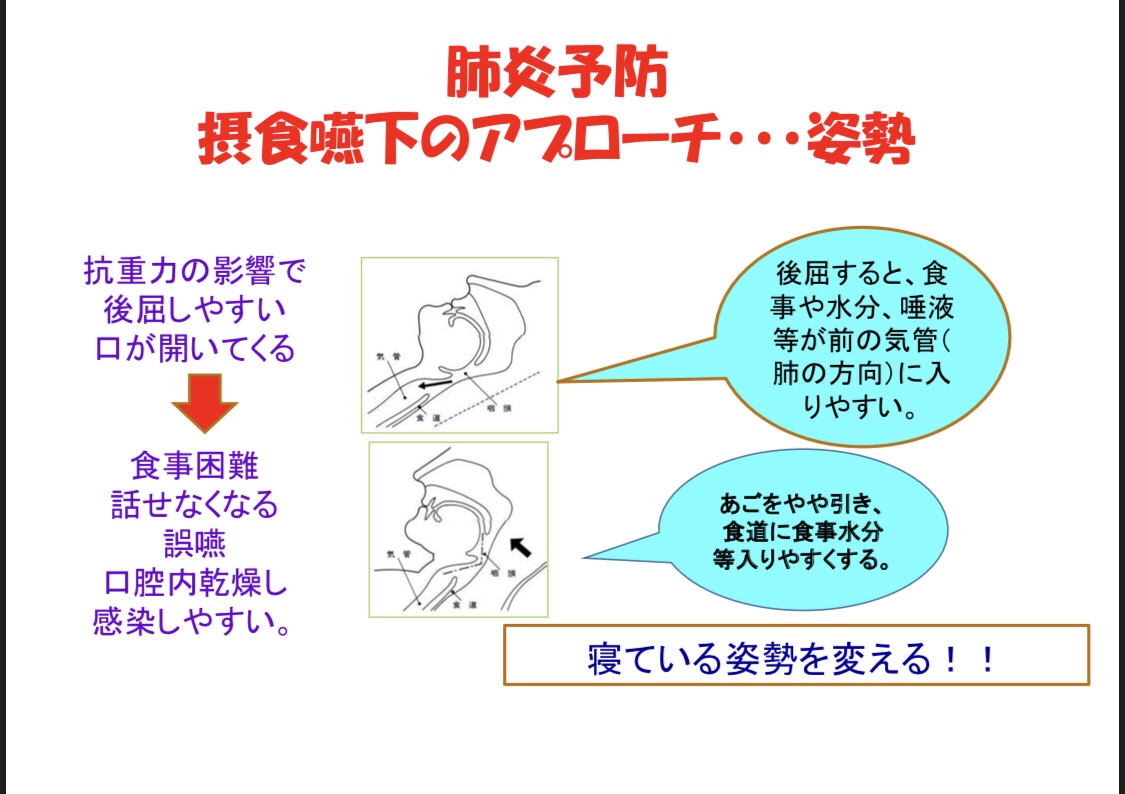
車椅子に移乗し、食事の姿勢を整える。移乗は初めはボードとシートで。
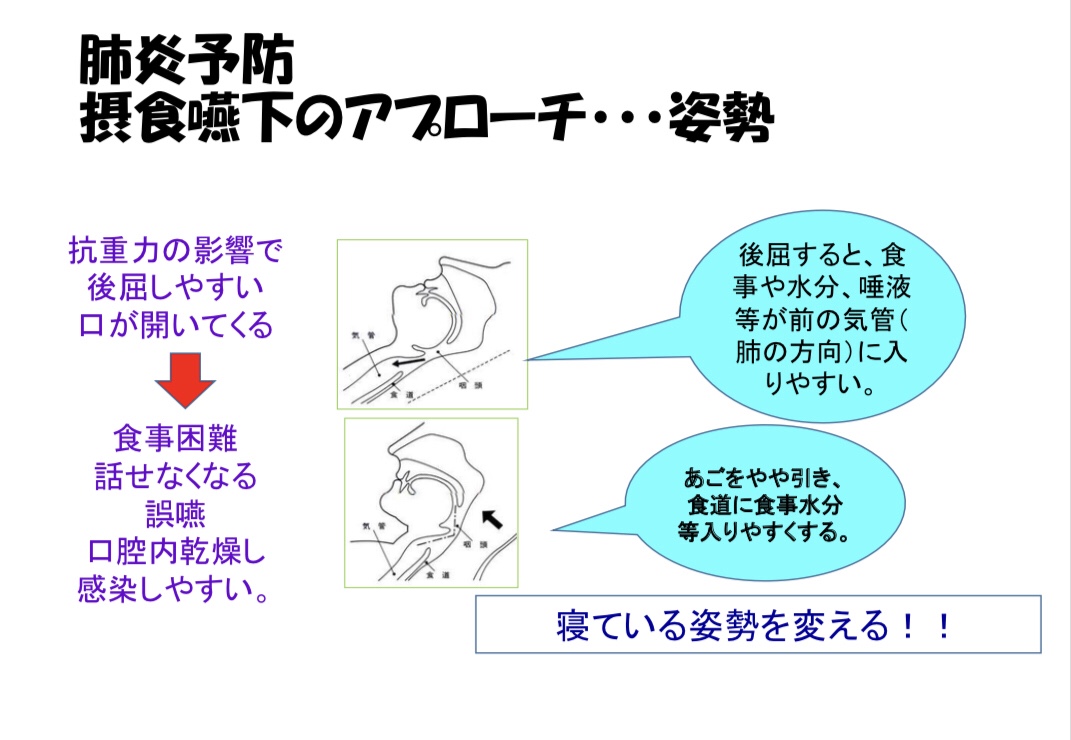
頭の角度を後屈しないように支えをきちんと。
口腔内ケアをした後、タンパクが入っていないゼリーとお茶ゼリーを提供してみる。
一口一口。自分でスプーンでとって食べる仕草あり。
毎日、状態を見てすすめていく。
ゼリーをクラッシュにするとむせがあるので、必ずスプーンでスライスして提供と神経を使う。
一口の提供が苦しめることのないよう配慮。
嘱託医と相談し、点滴はしない。
医師も自然な形で老衰と判断。
養護の利用者さんが部屋を訪れて声かけ、本人もウンウンと頷き笑顔。
「よかったねー。こうやって安心してここでみんなの中で逝けるよ。大丈夫大丈夫」と手を握り普通に声をかける仲間の利用者さん。こうやって順繰り最後を見届けるのが、当たり前の空気感。
疎遠のご家族も来られて会うことができ、痰ももう最後は引けなくなり吸引せずにすんだが、栄養として提供するのではなく、楽しみとして食事を提供しよう。
すっぱいゼリーを提供すると、しかめ顔。馴染みの栄養士が「いやー昔酢を飲んですっぱいものが嫌いになったといっていました。芋も沢山食べ過ぎて嫌いに」と。
その栄養士の顔を見ると、このご利用者の反応が違う。笑顔で手をギュッと握る。
食べられて栄養が積極的に取れるようになれるか?老衰で命がなくなるのが先か?
少しずつ足にチアノーゼが出てきた。心拍もはやく発熱もあり。胸の音はきれい。心配するスタッフに、肺炎によるものではなく、老衰で脱水による症状のことを説明。回診時医師とも確認。
施設長は、得意なギターで何が好きかね?郷土は北九州か、明日ギター聴かせたいねと、翌日ギターをベッドの横で演奏。
甘い好きなアンコを味わう。
養護の利用者様の方が、部屋に来ては昔パチンコ好きだったんよとか、家族とご本人の環境を知って語る。

部屋には看護師が家にあったアロマを持ってきて、ラベンダーがよくない?と話をし提供。今後、知り合いのアロマの方に習って看取りにアロマを取り入れよう。
そんな話をしながら。
時に音楽も流しながら、話しかける。
入浴も途中でできた。
褥瘡も出来ず拘縮もなし。
スタッフと利用者が入れ替わり訪室。
穏やかな最期の時間でした。
あの時、病院から経管栄養を勧められ、または点滴を続けながら病院にいたら、きっと痰の多さに苦しむ。吸引をされる苦しみ。また、入院中体力もなくなってカンジダができている口腔内。また、肺炎の繰り返し。
そして何よりも、きっとこの馴染みの関係で自然な死は迎えなかったと思われる。
そして、疎遠であった家族との再会もどうだっただろうか。
家族との関係の修復または充実する時間を提供することも私たちには大切なおしごと。
今日のお葬儀も施設で行われ、牧師さんからも語りがあり、ご家族の気持ちを癒す。
肺炎にならないこと、
食事は食べられなくなっても、
その人の好きなことの実現。

生活相談員があの時、わが施設へ連れて帰ろうと踏み出さなかったら、
嘱託医がそれをついで受け入れなかったら、あのまま病院で。
歯科医が診てくれなかったら、栄養士がいろんなその人らしさを考えてアプローチしなかったら食の楽しみが失われたままだった。
ケアマネが本人の生活を理解しみんなが統一したケアができるよう配慮していなかったら、安心してケアできなかったかもしれない。
施設長がご家族にどうにか連絡し、話してくれなかったら生きているうちに疎遠のまま来ることはなかっただろう。
資格を持った介護士がいなかったら、看護師の私達も数日は夜間大変だったかもしれない。介護職の丁寧なケアがなかったら、褥瘡が出来たかもしれない。最期の入浴も出来なかっただろう。姿勢ケアをしていなかったら、皆んながいる食堂で車椅子で安楽に過ごせなかっただろう。
理事長のギター演奏。
そして、時々馴染みのご利用者様たちが会いに来て手を握りながら昔話に花を咲かせなかったら、あんな笑顔や手をとる姿は見れなかっただろう。
そして、この医務の看護師たちがいなかったら、こんなに安心して皆んながまわっていなかったと思う。感謝しかない。
それぞれの役割がとても大事。
最後のとても穏やかな綺麗な姿で、疎遠になっていたご家族もよかったと涙。
とてもよい経験をさせていただきました。
本当に、早めにACP人生会議必要だなぁと実感しました。
意思決定が出来ない方もいる。
どうしたいか、わからない方もいる。
本来、私たちが決めることではない。
決めざるおえない状況を少しでもなくしその人らしさで迎えられるように、出会った頃から最後まで向かい合うこと大切だなと思いました。
Aさん、ご冥福をお祈りいたします。